Noticia publicada en El Progreso
Este derivado de la sangre lleva años empleándose como herramienta terapéutica. Su potencial en el ámbito de la traumatología es enorme, realmente prometedor, como explica Adrián Gallego, especialista en cirugía ortopédica y traumatología deportiva de Ribera Polusa.
¿Podría explicar brevemente qué es el plasma rico en plaquetas?
El plasma rico en plaquetas (PRP) es un material biológico autólogo, es decir, que se obtiene de la misma sangre del paciente, tomando una muestra por una punción venosa, que posteriormente se centrifuga para separar los distintos componentes. Una porción del centrifugado contiene plasma rico en plaquetas, que son las células que participan en la coagulación. Estas poseen un gran número de sustancias, entre ellas los factores de crecimiento, que promueven la migración y división celular. Estos factores tienen el potencial de estimular la reparación de los tejidos dañados y los usamos para lesiones de tendones, ligamentos y cartílago, infiltrándolo en el sitio de la lesión.
¿Cuándo se empezó a utilizar el PRP en traumatología?
En realidad, se utiliza desde hace muchos años, pero fue en 2013 cuando la Agencia Española de Medicamentos y Productos Sanitarios reguló su uso.
¿Cómo se realiza una sesión?
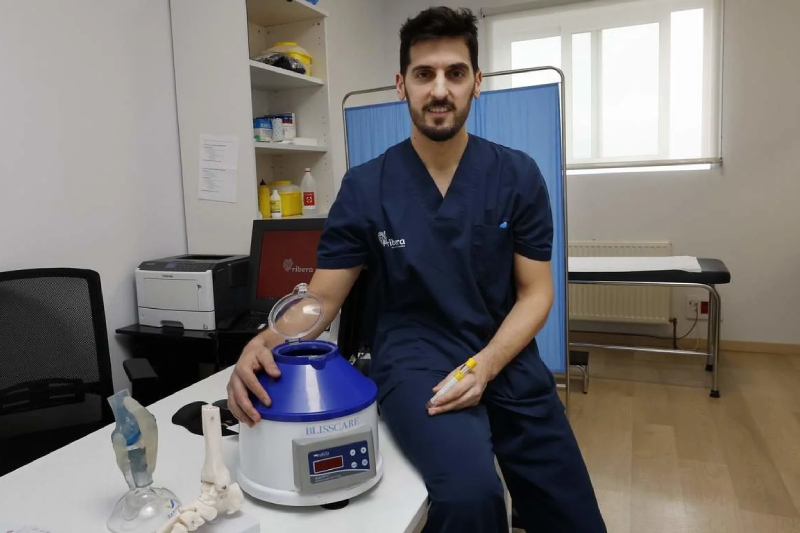
El PRP se obtiene de forma similar a una muestra para una analítica normal. Hay que extraer un poco de sangre venosa, en un sistema cerrado sin contacto con el aire ni con otros componentes potencialmente contaminados. El primer paso al que se va a someter la sangre para obtener los factores de crecimiento comienza con una centrifugación para separar sus distintos componentes, entre 2.000 y 5.000 revoluciones por minuto en centrifugadoras específicas. Tras centrifugar la sangre durante entre ocho y diez minutos, esta se ha separado, creando unas bandas que contienen sus distintos tipos celulares. Las plaquetas van a quedar sumergidas en el plasma, justo al lado de una fina línea que contiene las células blancas y que separa los glóbulos rojos (fracción roja) del plasma (en amarillo). Ese plasma que obtenemos es el PRP, que contiene una concentración de plaquetas unas cinco veces superior a la sangre, además de moléculas para el control de la inflamación (citoquinas). También se puede obtener, en los casos que así lo deseamos, un plasma de menor concentración, que solemos utilizar para las zonas peritendinosas, zonas de adherencias y neovascularización alrededor de los tendones.
El PRP contiene una concentración de plaquetas cinco veces superior a la sangre y moléculas para el control de la inflamación, las citoquinas
¿El PRP ya está listo para ser utilizado tras el centrifugado?
No, falta un último paso antes de poder utilizarlo: la activación del PRP, que consiste en mezclar el plasma con un factor que acciona la coagulación del mismo. Para ello se pueden utilizar distintos productos, siendo el más habitual las sales de calcio, que provocan una liberación de los factores de crecimiento en los gránulos alfa y una agregación plaquetaria que aumenta la viscosidad del plasma para permanecer en el tendón o lesión de cartílago que tratamos.
¿Cuáles son las lesiones en las que se logran mejores resultados?
Los principales usos que le damos a los factores son para tratar lesiones crónicas de tendones y cartílago con el objetivo de evitar o retrasar la cirugía, o bien de acelerar la recuperación. Actualmente se está consensuando científicamente la cantidad y concentración óptimas para cada tipo de patología, siendo algunas de las aplicaciones más importantes: tendinitis y otras patologías tendinosas (rotuliana, aquilea especialmente), lesiones articulares de rodilla (meniscos y ligamentos), roturas fibrilares o musculares, lesiones del pie (fascitis plantar), asociado a procedimientos quirúrgicos (artroscopias, osteotomías) y artrosis (patología degenerativa).
En el caso de patologías degenerativas como la artrosis, ¿cómo se emplea?
Probablemente, esa es la lesión más estudiada, sobre todo la artrosis de rodilla. Numerosos estudios han demostrado que la artrosis no es solo un problema estructural (desgaste de cartílago y roce de un hueso con otro), sino también biológico, en donde se alteran las moléculas presentes en el líquido articular, generando un ambiente inflamatorio descontrolado, que contribuye a una mayor lesión en la anatomía y a un aumento del dolor. Y es precisamente por este punto por el que el tratamiento con PRP puede resultar de utilidad, sobre todo en fases más avanzadas, cuando las infiltraciones con PRP dentro de la articulación –e incluso en el hueso cercano en los casos más avanzados– ayudan a revertir ese ‘ambiente inflamatorio‘ y a controlar el dolor de los pacientes.
Normalmente, se recomiendan tres sesiones de PRP, aunque en algunos casos pueden ser necesarias más
¿Cuántas sesiones suelen ser necesarias para percibir la mejoría?
La cantidad de sesiones siempre depende del diagnóstico y de la respuesta del paciente. Normalmente se recomiendan tres sesiones, aunque en algunos casos pueden ser necesarias más. En función de la patología y la afectación se pueden empezar a notar los resultados desde los primeros días hasta dos-tres meses.
¿Qué mantenimiento se debe hacer en el caso de la artrosis?
La misión del tratamiento de la artrosis es mejorar el dolor, retrasar la evolución de la enfermedad y mejorar la calidad de vida. Para eso usamos, aparte de las terapias biológicas como PRP o ácido hialurónico, las terapias físicas clásicas (evitar sobrepeso, realizar ejercicio físico aeróbico para aumento de masa muscular, calor seco en momento de no inflamación articular y terapias farmacológicas).
¿Esta terapia se puede combinar con otros procedimientos?
Sí, se puede combinar con multitud de terapias físicas, como terapias diamagnéticas, cámaras hiperbáricas… Lo importante, y esto hay que destacarlo, es que durante su aplicación se debe restringir la toma de antiinflamatorios orales para conseguir un mayor efecto.
¿Se están experimentando nuevas aplicaciones para esta terapia en traumatología?
Sí, a nivel médico y científico –y no solo en traumatología– se sigue estudiando su uso en cada vez mas patologías. Y también en formas de aplicación e incluso en nuevas terapias con células mesenquimales o terapias génicas.